2019年10月13日
病気の初期症状 女性セブン掲載





総合内科専門医が目指す治療
脳や心臓で患者さんが倒れない為の治療
透析やQOLを脅かす症候生心不全を予防する治療
脳や心臓で倒れない為の危険因子の管理
1) 高血圧
治療薬は出揃っている。半減期を含む各薬剤の特徴を生かした治療の工夫が必要
2) 糖尿病
その時点での個々の状態に合わせた食事、特に適正な炭水化物量を指導した上で必要とあれば薬剤治療を行う。
3) 脂質異常症(LDLと中性脂肪)
LDLは薬剤効果が大。中性脂肪はアルコール摂取量や主に炭水化物摂取量との関係が大
4) 心房細動
脈を取る癖をつけておく事。意外と自覚症状のないことがある。適応があればアブレ―ションなどで心房細動を治療。ただしCKDが高度に進んだ段階では薬効と副作用を考え合わせて処方薬数をできる限り少数に。
註)喫煙、50g/日以上のアルコール摂取、年齢、家族歴ももちろん動脈硬化の危険因子として考えられる。
以上の因子が一つでもあれば、例えなんら自覚症状が無くても脳卒中や心筋梗塞のリスクは存在する。
更なる深刻な危険因子として
A)慢性腎臓病CKD
軽度〜中等度低下、中等度〜高度低下、高度低下に分類される。腎機能が正常であることが理想ですが、少なくとも軽度から中等度までの段階に食い止める総合的治療が重要。
a)上記の1~4までどの因子もCKDに関わりうる。
1~4に対してのバランス治療が求められる。
b)糖尿病が関係するCKDをDKDと呼んでいる。
これはCKDにおける糖尿病の罹患率が高く、また高齢化社会を迎えるにあたり、本人のQOLが大きく損なわれかつ医療費の高騰を招く透析患者を減らす目的からのキャッチフレーズでもある。現在、高血圧やコレステロール治療に関しては多くの医療機関である程度標準的治療ができるまでになっています。しかし糖尿病に関しての治療方法や治療薬選択に関しては各医療機関による差は如何ともし難く、糖尿病や腎臓の専門医が透析防止のために警告を鳴らし始めています。開業医としては早い段階のうちにエビデンスの出始めている薬剤選びや必要な検査を心掛ける責任はあります。一方でDKDの治療には薬剤のみに頼らず食事や適度な運動など患者さん側の協力なくしては成り立たないことを医療従事者も患者さんも肝に命じておく事も大事なことです。
c)消炎鎮痛剤(NSAIDs)の乱用を慎む。
NSAIDsにより血圧悪化や浮腫ひいては腎機能悪化は珍しくありません。整形外科医の理解も欠かせません。高度腎機能障害が生じてしまうと種々の治療が後手に回ってしまいます。早期の段階で手を打つこと、自信がないときは躊躇せずそのケースに適切な専門医にすぐ相談するが必要です。CKDまたはDKDの治療には糖尿病や腎臓の専門医だけでは不十分で、整形外科、循環器科、脂質代謝など総合的見地から望むべきと感じています。
B)無症候生慢性心不全(CHD)
QOLに大きな影響はないが、心エコー検査やBNPなどで心機能に異常を呈する段階。
上記の1~4の危険因子や註)の項目がいくつかが重複するとたとえ無症状と思っていても、軽度〜中等度のCHDが生じている可能性があります。早期発見と早期治療が望まれます。ここでも上記のNSAIDsの多用の弊害が大であることを忘れないこと。一旦症候生CHDとなると治療抵抗生も懸念されQOLが大きく損なわれます。
無症状のうちのお勧めの検査して
i)頭部MRI;無症状のうちに微小出血や隠れ脳梗塞を否定する。
ii)冠動脈CT およびFFR機能付きで冠動脈の狭窄のみで無く血流状態を把握する。
iii)心臓エコー検査、BNP血液検査などで心不全や心筋などの状態の把握。
iv)心電図もしくは自分で脈を取る事で心房細動を見つける。
どうしても避けたい状態
・心筋梗塞
・脳卒中:脳梗塞、脳出血、脳塞栓
・症候性慢性心不全:QOLを脅かす段階の心不全
・人工透析
2019年5月18日
糖尿病を克服する
糖尿病は一度発症すると正常化する事なく徐々に進行しながら生涯に渡り投薬治療が欠かせないと考えている方が殆どだと思います。
トロントの医師であるDR.JASON FUNG氏の書物を拝読して共感し、かつ思いを新たにしたことがあります。2型糖尿病の人は食事がきちんとできれば、という条件下ですが必ず良くなります。
糖尿病は食事の内容により影響される病気です。当然同じ人でも血糖変動のパターンは毎日違います。糖尿病治療の主役は食事指導であり、投薬治療はあくまでも脇役です。
食事の内容といっても決して難しく考える事はありません
炭水化物、蛋白質、脂質の三大栄養素のうちで血糖変動に直接影響を与えるのは炭水化物であるという事を知っておくことで十分です。蛋白質や脂肪からの糖新生は生じることがあってもあまり大きな影響はありません。
「炭水化物」=「糖質」+「食物繊維」です。
註)糖質と炭水化物を同義語的に使っている表現も多いので注意して下さい。
糖質や食物繊維といっても色々あります。
しかし典型的には75gブドウ糖負荷試験で糖尿病の確定診断を行うことからもお判りのように、血糖値に大きな影響を与える糖質はブドウ糖です。
その為に、実際に食べる食品中の炭水化物量をブドウ糖換算量g(wtGL値)へ置き換えてみる習慣をつけておくと食後の血糖変動がイメージしやすくなると考ます。
wtGLg=食品中の炭水化物量g×食品のGI値%
GI値とは食品中の炭水化物が血糖値に与える影響を同じ量のブドウ糖と比較して表した指標の事です。GI値については多くのネットで簡単に調べられます。ただし報告者によってGI値が多少異なりますが、大きな違いではないようです。
GL値に関しては目的食品1人前を基準に計算する報告と食品100gを基準にして計算する報告があります。私は実際に食べる食品中の炭水化物量からGI値を参考にして計算することがより実用的と考えてwtGL値という言葉を使っています。
wtGL値というのは私の造語です。
wtGL値については私のHPにも一部記載しておりますが、GLUTEN FREEのLOW CAR lifeのデータを参考にさせていただいております。
注意
果糖はwtGL値では過小評価されてしまいますが、過剰摂取が続くと後日糖尿病コントロールの悪化要因になりますので要注意です。
まずは基本的な3食について説明します
主に穀類、小麦粉製品、パン及び芋類などのwtGL値に注意する習慣を身につけて下さい。
蛋白質や脂肪を多く含む食品、例えば卵、卵製品、大豆製品、肉や魚介などについては通常量であればwtGL値は無視して構いません。あまり血糖値に大きな影響が無いからです。むしろ、蛋白質や脂肪などを多く含んだ食品をwtGL値が問題となる穀物やパンなどの炭水化物が豊富な食品と同時に摂取するとカロリーとしては増えますが穀類やパンなどの単独摂取よりも食後血糖値は下がるようです。
このことは食物繊維や酢などを穀類やパンなどと同時摂取する時にも明らかなようです。
すなわち血糖低下作用があります。
一つ例を挙げてみましょう。
お寿司とおにぎりの比較について(ただしご飯の量が同じであるという条件下では)
a) 魚のwtGL値は気にしなくていい点
b) 炭水化物(ここではご飯)に蛋白質を多く含む物(ここでは寿司ネタ)が加わることにより炭水化物の吸収を少し抑えてくれる
c) 寿司の方が栄養価が高くなる
d) 酢による食後血糖値の抑制効果
e) 寿司はゆっくり食べるがおにぎりは一気に食べてしまいがちとなる
などの点よりお金に余裕のある時にはお寿司の方がオススメです。
主食の場合、各1食分の合計をwtGL50以下またはwtGL25以下を提案します
3食のうちの1食中の穀類やパン、イモ類などの合計のwtGL値を50g以内に止めるようにして下さい。炭水化物含有の多いお菓子や飲料水、さらには調味料などを食事時に摂取する際はこれらのwtGLももちろん加味します。
もしインスリン注射治療中の場合はできる限り早期にインスリン治療を中止および減量するため1食中の合計wtGL値を25g以内にとどめることを勧めています。
長年インスリン注射していた方でも食事内容を改善することで中止できる例を経験しています。
注意
砂糖使用時はその量についても気にかけて下さい。
副食やおやつなどについて
間食としては炭水化物量20g以下もしくはインスリン治療中の方は取らないこと。
自分が好んで摂取するおやつ類や飲料水などに関しては、それらのカロリーは無視して構いませんが、炭水化物含有量を気にかけるようにして下さい。その為には食品カロリーブックを一冊は必ず手元において下さい。
参考)甘味料やアイスクリーム、飴などの多くのおやつに含まれる炭水化物量=wtGL
としておくとGI値やwtGL値について迷わなくていいと思います。
果物、砂糖、甘味料、大豆以外の豆類、菓子類、飲料水、調味料、油脂類、乳製品、種実について
糖質の中でもブドウ糖(グルコース)と果糖(フルクトース)の二つが糖尿病を考える上で重要です。ガラクトースもありますが現実的には乳製品中に含まれており、あまり血糖変動に影響しないと考えていいと思います。
ブドウ糖と果糖の大きな違い
砂糖はブドウ糖と果糖の両方からできてます。
ブドウ糖は血糖そのものであるため分かりやすいのですが、果糖はブドウ糖と異なり、直接血糖をあげる効果はさほどありません。その為に短期間で見ると糖尿病には影響がないと勘違いされてしまいます。しかし果糖は量によっては中性脂肪をふやしてしまい、肥満や脂肪肝の原因になりやすく、果物や野菜ジュースなどの過剰摂取が長期化するとインスリン抵抗性が進みインスリン分泌機能障害を生じる可能性が出てきます。そのために糖尿病のコントロール悪化につながることもあります。
殆どの乳製品は通常量であれば、wtGLを気にすることはありません。ただし、ヨーグルトの中には糖質が多いものもありますので注意してください。糖尿病コントロールの悪化が生じた場合には、HbA1cの検査自体の約2ヶ月の評価のずれ、更には果糖に代表されるwtGL値では見過ごされてしまう食品についての考察が欠かせないと思います。糖尿病は食事が主因の病気であることの基本を忘れず、安易に投薬の増量に走らない態度がわれわれ医師には望まれます。
勿論、この場合果糖を控え続けることができれば、もとにも戻ります。糖尿病の状態は流動的です。良くするも悪くするも本人の食事の仕方次第です。
註)果物ジュースの過剰摂取や果糖ブドウ糖液糖、さらには砂糖についてDR.JASON FUNG氏は特に肥満や脂肪肝からのインスリン抵抗性に及ぼす影響を懸念しています。
食生活の落とし穴として
主食としての3食は気をつけていても、炭水化物含有量の多い菓子類、飲み物などを不用意に多く摂取しているケースも多いようです。
おやつなどに関してはアーモンドやナッツ類はオススメです。さきいかやホタテのひもなど蛋白質が多いものも悪くありません。
飲料水は、水、ウーロン茶、麦茶、コーヒー(ただし自動販売機のものやインスタントはダメです)お茶以外は飲まないことです。
はちみつ、ジャム、メープルシロップなどの甘味料、砂糖、などに含まれる炭水化物はほとんどが糖質(果糖やブドウ糖)でありより注意が必要です。
実際、糖尿病患者さんの治療経験からは、3食は注意しているにも拘らずこれらの食品に対する認識の甘さで糖尿病が悪化することが多々あると感じています。
調味料について
醤油、ソース、固形コンソメ、トマトケチャップ、カレールウには意外と炭水化物が含まれています。
酢は血糖に対しては大丈夫です。
油脂類について
原則として血糖値に影響しません。牛脂、ラード、バターなどの飽和脂肪酸は大丈夫です。
オリーブ油は抗炎症作用のあるオメガ3が豊富でオススメです。さらにパンなどと一緒に摂取すると血糖値を下げる効果があるとも報告されています。
しかし多くの植物油は炎症作用のあるオメガ6が多いので勧められません。
種実について
アーモンド、クルミ、ピスタチオ、ナッツ類などは炭水化物含有量が少なく且つ質の良い不飽和脂肪酸や食物繊維も豊富なため、血糖値抑制効果も期待されます。単独のおやつとしても適切です。
ただし、栗、蓮の実、銀杏は炭水化物が多いので注意してください。
きのこ海藻、野菜について
椎茸、焼き海苔 ワカメ、ヒジキなどは多くの野菜と同様に、炭水化物含有率は高いですが、食物繊維が豊富ですのでしっかりとってもいいでしょう。
佃煮は炭水化物含有量がやや気になります。でも量を食べなければ大丈夫でしょう。
糖尿病だからといって食べられないものはほとんどありません
糖尿病治療に際しては蛋白質や脂肪に関してはあまり制限しません。つまり糖尿病だからといって食べられないものはほとんどありません。糖尿病の食事指導においてカロリーありきで説明している医療機関はこれからの時代に取り残されていくと思います。
例えば、飽和脂肪酸の多い脂肪で太ったり、糖尿病を悪化させるということは無いようです。動物性脂肪がむしろ脳卒中を減らすというデータすらあるようです。
ひとくちに糖尿病と言っても、それぞれ程度の差があり、食生活もさまざまです。自分に合った食事内容、特に炭水化物製品の摂取に注意することが出来れば、1型糖尿病でない限りは糖尿病の克服はさほど難しくないはずです。
お勧めの本
DR. JASON FUNG氏の「太らない体」「THE DIABETES CODE」の2冊を購読されることを勧めます。
彼曰く、マウスが痩せても人間は痩せない。私は人間で実証されたことしか参考にしないし、質の高い、論文審査のある雑誌に掲載されたもの以外はほとんど参考にしない。
そして彼の上記の本には数百に及ぶ参考文献の引用がされています。
彼はこうも言ってます
1)type2 diabetes is largely a dietary disease. 食事が主な原因です。
2)type2 diabetes is a reversible disease. 頑張れば必ず良くなります。
3)the dose makes the poison. 甘い物や炭水化物自体よりもその量が問題です。
ただし私は糖質制限論者ではなく、適正糖質を支持しています。
2019年4月30日
糖尿病の治療について(要約)
1)自己インスリン(膵臓β細胞から分泌されるインスリン)が適切に分泌されている時は糖尿病にはなっていません。糖尿病治療において最優先する事は出来る限り早く自己インスリン分泌能を改善、回復する事です。自己インスリンは門脈を介してまず肝臓で働くという特徴があります。
2)境界型糖尿病の状態(食後過血糖の状態)を長く放置していると糖尿病と診断される前からすでに自己インスリン分泌能が低下し始めている事がわかってきています。
3)糖尿病と診断されていても食後過血糖をコントロールし続けると自己インスリン分泌能が改善していく事も分かっています。
4)多くのケースで見られる食後1時間前後に生じる食後過血糖(糖尿病コントロール不良群では食後2時間近くにまでずれることもままあります)を如何に抑えるかが糖尿病治療の根幹であるといっても過言ではありません。
5)食後過血糖を抑える為には薬剤治療中心ではなく、炭水化物量の見直し、食後すぐの簡易レジスタンス運動および食事にできる限り時間をかけるという点に対する患者さんの理解と協力が欠かせません。
食後過血糖に直接影響するのは蛋白質や脂肪ではなく炭水化物です
1)食品中の炭水化物が血糖値に与える影響をブドウ糖と比較して表した指標がGI値です。
2)今から食べようとする食品中の炭水化物量をブドウ糖換算量g(wtGL値)へ置き換えてみる習慣をつけておくと糖尿病治療に大いに役立つこと請け合いです。wtGLg=食品中の炭水化物量g×その食品のGI値%
3)食後過血糖を防ぐには一食分の合計をブドウ糖換算量にして50g以下を目安にしてください。間食するときは25g以内を目安にしてください。ただしインスリン治療中の方でインスリン治療の減量や中止を望む方は一食分のブドウ糖換算量を25g以内にされる事を勧めます。
4)GI値はネットで調べると簡単に調べられます。ただし、報告者によって値が異なりますので注意して下さい。しかしその食品の大まかな傾向は解りますので参考になります。
5)GL値及びwtGL値については表を参考にして下さい。
6)三食は気を付けていても意外とコンビニのオヤツや飲料水などが血糖値を悪くしていることをよく経験します。注意して下さい。果物類は表でもお分かりのように量さえ極端でなければwtGL値も多くなく、食後過血糖の心配はいらないと思われます。
7)インスリン注射は自己インスリンとは異なります。インスリン注射は筋肉や脂肪細胞に働きかけ血糖をコントロールしていますが糖尿病のコントロールの中心的役割を果たす肝臓では作用していません。肝臓に於いてインスリンがグルカゴンとバランスを取り合って血糖コントロールをしているという側面があります。当然インスリン注射に頼りすぎるとこの両者のバランスが崩れてしまいます。インスリン注射は血糖コントロールがうまくいかない時の臨時の治療と考えます。
8)簡易レジスタンス運動を家庭や仕事場などの日常生活に取り入れる工夫が大事です。
タイミングとしては食後過血糖を抑え、自己インスリン分泌を改善させるるというイメージを持って毎食後すぐに数分行う事が大事です。
9)炭水化物含有量の多い食品はゆっくり摂取する習慣をつけることが大事です。血糖値の急激な変動(血糖値スパイクとも言われることもあります)は血管を傷つけやすい事が分かっています。
10)血糖値に与える影響と肥満に対する影響は必ずしも同じではありません。血糖値を意識するならwtGL値を、体重増加が気になるなら炭水化物や脂肪のカロリーを意識する必要があります。
11)ご飯やパンなどの炭水化物を単独で食べるよりも、牛乳、たまごや納豆、チーズ、ハムなど蛋白質や脂肪を一緒に取った方が摂取カロリーは増えますが、むしろ食後血糖値は下がる傾向があるようです。食物繊維も勿論いいです。
12)糖尿病の方で、現在のHbA1cを薬を増やすことなく1割減らしたい方への提案。例えば、7から6.3へしたい場合はいつもの食事中の炭水化物量のみ1割減らすことを勧めます。
13)境界型糖尿病の段階からすでに動脈硬化が始まっているという事実が河盛教授主導の内頸動脈エコーで見事に証明されています。糖尿病治療において早期の段階から食後過血糖を意識してその是正に勤める姿勢が開業医には必要です。そのことが、自己インスリン分泌作用を改善しHbA1Cの改善につながっていきます。
14)残念ながら早期でない糖尿病患者さんも多くいることも事実です。しかし糖尿病治療は流動的であることも知っておく必要があります。1型糖尿病でない限りは例えインスリン治療が長年に渡った患者さんでも、その減量や離脱は決して無理ではありません。私は個人的にはHbA1Cが8以上の膠着状態が続くと糖毒性と判断してインスリン治療に踏み切っていますが、最近では、早期に食後過血糖を是正し自己インスリン分泌能を改善する目的ならHbA1C7程度からでもインスリン治療の介入もありかと考え始めてます。そのことによってインスリン治療から脱却できる可能性がある高くなると考えるからです。
15)糖尿病を改善して大事な栄養素であり、美味しい炭水化物をしっかりと食べられる身体をめざしましょう。決して極端な糖質制限を強いることには反対します。私は炭水化物制限論者ではなく適正炭水化物論者です。
糖尿病患者さんの血糖変動
症例数は多くありませんが、糖尿病患者さんの血糖変動について比較検討すると、
1)左図の75gブドウ糖負荷が毎食続くと仮定すると、血糖コントロール不良は明らかです。
2)右図のテストミールに使われている炭水化物をブドウ糖量換算(wtGL)すると約50g相当です。この50g相当の負荷における血糖変動はぎりぎり許容範囲と思われます。
DM:糖尿病 IGT:境界型糖尿病 NGT:正常
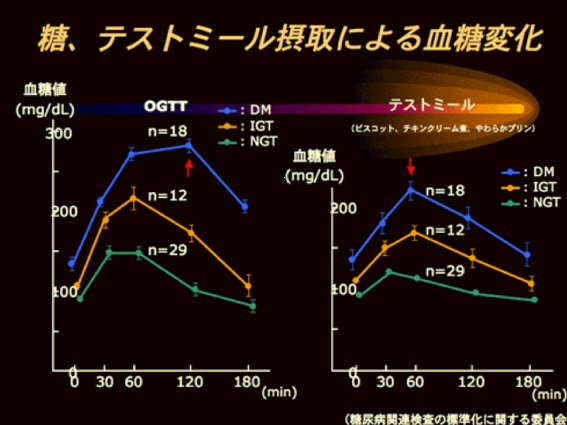
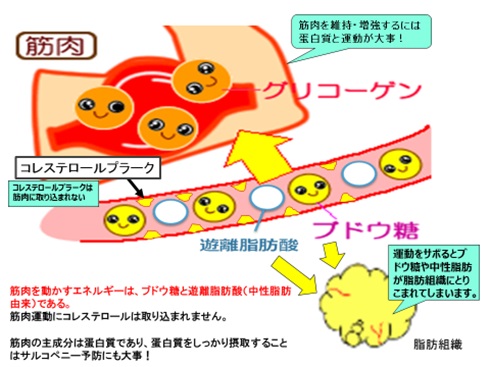
図:ブドウ糖や中性脂肪の動向
炭水化物であるブドウ糖や中性脂肪からの遊離脂肪酸が運動エネルギーとして筋肉に取り込まれます。しかし血管内皮に存在するコレステロールは運動エネルギーにはなりません。
タンパク質は筋肉の材料となります。

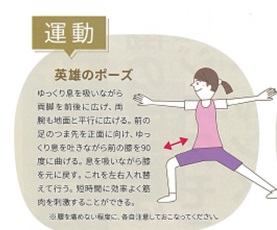
これらの運動やスロースクワットのような簡易レジスタンス運動は毎食後すぐ数分行ってください。
インスリンの代謝について
自己インスリンは内因性インスリン又は糖毒性下インスリンの事です。
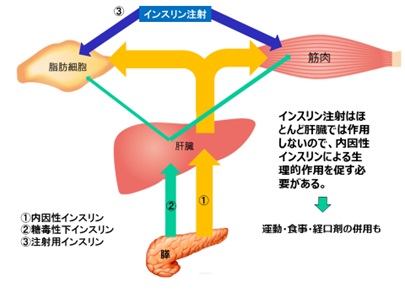
インスリン注射は肝臓には作用しません。
自己インスリンはまず門脈を介して肝臓で作用します。
両者とも筋肉や脂肪組織には作用します。
簡易レジスタンス運動
理想的な糖尿病の治療は質の良い内因性インスリンをいかに維持しながら利用するか、またはできる限り早く回復させるかが最重要課題です。
その為には少しからでも、軽くからでも運動を習慣づける患者さんの協力が不可欠です。
家庭内や職場などでいつでも出来る簡易レジスタンス運動を適宜繰り返すことで桃色筋肉をつけることです。
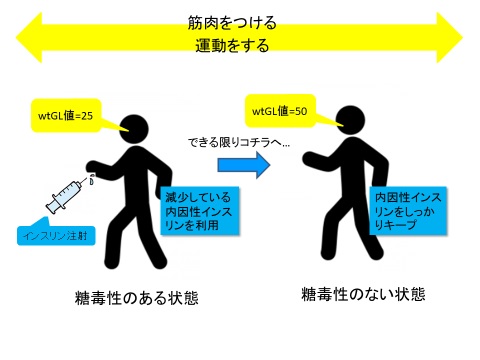
40歳以上のことが多く、家族歴が関係していることが多い。
報告者や国にもよりますが約95%はこちらのタイプ。
GI値の求め方
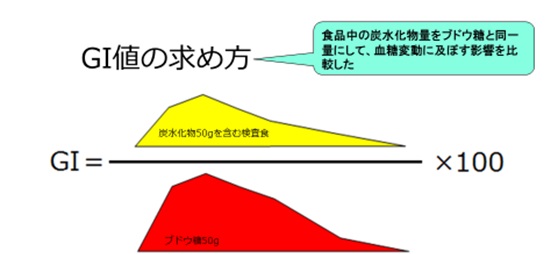
図:GI値の求め方
ブドウ糖50gを基準として求める報告が一般的です。
GI値は報告者によって異なりますので気をつけてください。
報告者が違っても各食品のイメージは変わりません。
GI値の単位は%です。炭水化物量gは表していません。
GI値が高いから血糖に悪影響するとの論調や低インスリンダイエットの理論にもGI値での説明がされてますが、肝心な炭水化物量を表していないGI値で血糖変動を論じることに違和感があります。
wtGL値の求め方
I)GL値表がある場合
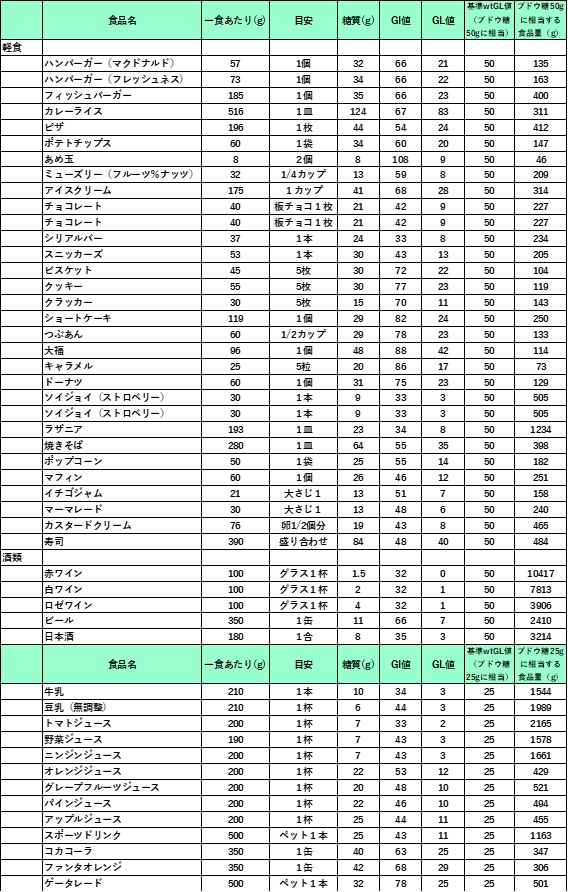
1)私の推奨するGL値表からは、例えば白米ご飯を例にとると、1膳の半分ではwtGL値は41÷2gとなります。白米182gではwt GL値は50gとなります。表にあるカレーライスはここでの報告の一皿GL値83ですが、約半分でwtGL値40gになります。
2)GL値を食品100gで表示する報告であれば、実際に摂取する食品量gで比例計算して求めた数値が私の提案するwtGL値ということになります。
II)GL値表がない場合
1) 実際に自分の食べる食品中の炭水化物量gをカロリーブックなどで調べる習慣をつける事です。
2) 炭水化物量が分かればGI値をかけるとwtGL値が計算されます。GI値表はGL値よりも情報量が多いので、それを利用すると殆どのwtGL値は類推されると思います。
註)GI値表についてもGL値と同様に報告者によって若干の違いはありますので、注意してください。しかし報告者は違っていても大きな差はないようです。
桃色筋肉を付けましょう
理想的な糖尿病の治療は質の良い内因性インスリンをいかに維持しながら利用するか、またはできる限り早く回復させるかが最重要課題です。その為には少しからでも、軽くからでも運動を習慣づける患者さんの協力が不可欠です。家庭内や職場などでいつでも出来る簡易レジスタンス運動を適宜繰り返すことで桃色筋肉をつけることです。
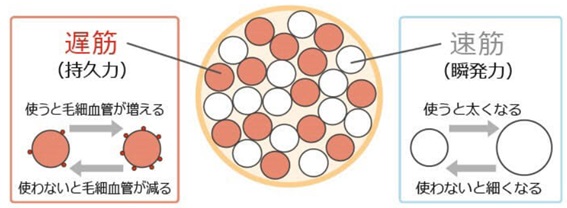
赤筋(遅筋)と白筋(速筋)が有名ですが、下図のような運動やスロースクワットなどの簡易レジスタンス運動で、桃色筋肉と呼ばれる筋肉がつくようになるという報告があります。時間と場所を選ばないまさに糖尿病の方にうってつけの運動がです。これは日課として行い、更に赤筋や白筋をつけたい方は筋トレやマラソンなど時間と場所が許す限り無理なく。


血糖変動に影響するのはGL値ですが、体重増加に関してはカロリー数が関係してくると思われます。

出展:「栄養成分チェックハンドブック」MSD株式会社

出展:「食品80キロカロリーガイドブック」女子栄養大学出版部 2011(編集者 香川芳子)
これらの資料は一例ですが、カロリーや炭水化物量が記載されている本を一冊は手元において参考にしてください。
註)以下の表には肉や魚類や多くの脂肪や蛋白質色はほとんどGL値は問題とならないために省略しています。
GL値(食品一人前に含まれる炭水化物の表
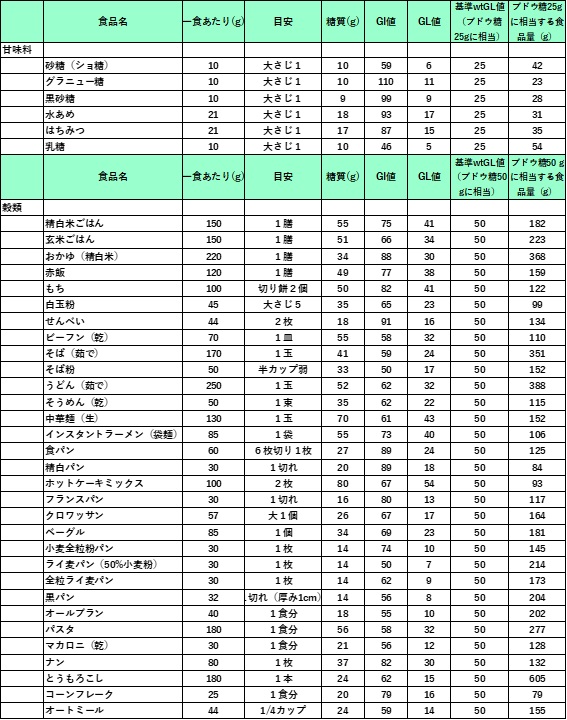
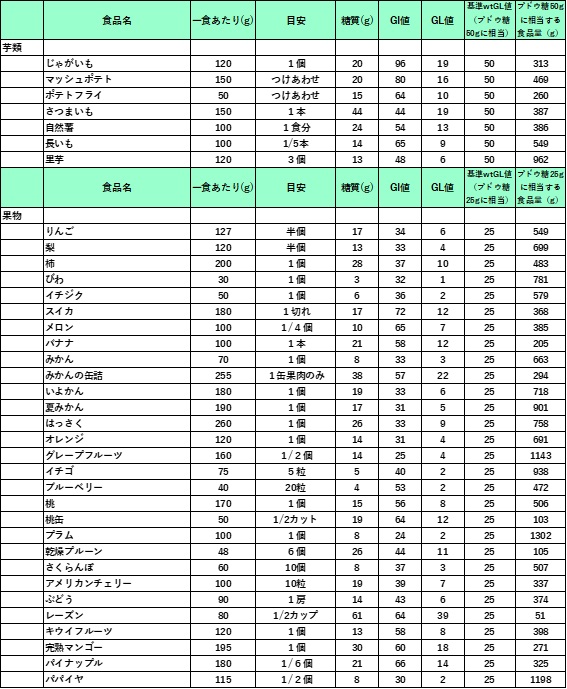
2019年4月29日
糖尿病治療のエッセンス
糖尿病ではない正常人でも血糖値は空腹と食後において80mg/dl~140mg/dlの範囲で時々刻々と推移しています。正常人では食後血糖のピークは30分あたりから1時間以内が殆どです。
自己インスリン(自分の膵臓β細胞から分泌されるインスリン)がきちんと正常に分泌されていれば糖尿病にはなりません。
食後過血糖とは食後約1時間後に生じる140mg/d1lを大幅に超える血糖変動を指しています
自己インスリン分泌能はまだ糖尿病の診断基準を満たさない段階の食後過血糖を繰り返す境界型糖尿病状態から既に低下し始めると言われています。
一方でたとえ糖尿病と診断されていても食後過血糖をコントロールし続けることにより自己インスリン分泌能が改善していくことも分かっています。
つまり食後約1時間後に生じる食後過血糖をしっかりとコントロールし続け、内因性インスリン分泌能を改善させる事が糖尿病治療の根幹になります。
食後過血糖を抑えるためには
1)一度に摂取する炭水化物量を控える
2)炭水化物を多く含む食品摂取にかける時間を出来る限り長くする
3)炭水化物単独よりも食物繊維はもとより蛋白質や脂肪を同時摂取する
4)食後直ぐの簡易レジスタンス運動を習慣ずける。
5)炭水化物量が多いおやつや飲料水の過剰摂取や常に何かを飲み食いする習慣を断つ。
6)糖尿病薬の利用
上記の組み合わせで自分にあった無理のない選択が望まれます。
註)食べようとする食品中の炭水化物量をブドウ糖換算量g(wtGL値)へ置き換えてみる習慣をつけておくことを勧めます。
wtGLg=食品中の炭水化物量g×食品のGI値%
GI値とは食品中の炭水化物が血糖値に与える影響を同じ量のブドウ糖と比較して表した指標の事です。GL値よりもその情報は多くネットで簡単に調べられます。
註)
炭水化物の中の果物に関して。
果物はGI値ひいてはGL値があまり高くないので、食後過血糖は生じにくいと考えられます。しかし摂り過ぎると肥満や脂肪肝に繋がっていきます。やがてインスリン抵抗性を生じ、適切な自己インスリン分泌能に支障を来してしまう危険性があります。
無症状の方が脳と心臓で倒れないための2大お勧め検査
1)頭部精密MRIおよびMRA検査
2)冠動脈CTまたは冠動脈MRI検査(coronary CTまたはcoronary MRI検査)
1)頭部精密MRIおよびMRA検査
頭部MRI検査と言っても種々の撮影条件や機械の精度によってさらに言えば読影者の力量によっても異なります。
頭部病変の細かな病変を見落とさないための撮影条件としては通常のT1強調、T2強調条件だけでは不十分で、T2スター、DWI法。FLAIR法など更には脳血管を評価するMRAの撮影条件も必要です。
頭部精密MRIの主な目的→早期の脳小血管病変を見逃さないことです。
脳小血管病変には
1)無症候性ラクナ脳梗塞
2)CBMs(脳微小出血)
3)白質病変(脳における虚血性変化)
などが挙げられます。
自覚症状が全くない時点でもこれらの所見が認められた場合には将来的な脳梗塞や脳出血のリスクのみならず、認知症のリスクでもあると言われており大変重要な所見です。かつ決してめずらしい所見ではありません。
参考)
頭部精密MRIおよびMRA検査でわかる病変として
1) 脳小血管病変
2) 脳動脈瘤
3) 脳血管狭窄
4) 脳動静脈奇形
5) モヤモヤ病
6) 脳腫瘍
などが無症状の方に見つかる可能性があります。2)〜6)は侵襲的処置が必要になります。
2)冠動脈CT又は冠動脈MRI検査
a)冠動脈CT又はMRI検査で異常がない場合
更なる冠動脈カテーテル検査は殆ど必要がありません。
b)冠動脈CT又はMRI検査で異常なしの判定が困難な場合
更なる冠動脈カテーテル検査の必要性を検討します。
【冠動脈CTまたはMRI後の経過観察チャート】
冠動脈CT/MRI→異常なし→このまま経過観察
↓
異常の疑い有り→心臓シンチ→異常なし(ひとまず安心)→経過観察
↓ 心臓シンチ→虚血性変化あり→冠動脈カテーテル検査
冠動脈カテーテル検査→異常なし→経過観察
冠動脈カテーテル検査→狭窄あり→PCIや冠動脈手術
冠動脈CT検査の被爆について
Dual energy CT, 逐次近似法など、撮像方法や画像処理の工夫により、被曝線量を低減しつつも良好な画像を得る試みが行われています。使用するCT scanner、撮像プロトコールによって被曝線量は大きく異なります。冠動脈MRI検査については、被曝しないという点は大きな魅力です。しかし機械の精度(例えば3テスラ以上)や撮影条件が厳しく検査する施設をCTよりも厳密に選ぶ必要があります。
参)腎機能が悪く造影剤使用を躊躇する場合は冠動脈石灰化スコアも有用です。
頭部MRIおよびMRA検査または冠動脈CTまたはMRI検査で異常が見られた時の対応について
1)脳小血管病変が見られた時
中でもCBMsが認められたら先ず血圧をしっかり治療する必要があります。
130mmHg以下を目標にします。CBMsが認められれば→先ずはきちんと降圧する必要があります。無症候性ラクナ梗塞又は白質病変→血圧のみならず、脂質、血糖管理、更には適正な運動や食事の管理、禁煙なども含め総合的な危険因子の管理を行う必要があります
2)冠動脈カテーテルで狭窄が判明した方でステント挿入などの処置(インターベンション)や冠動脈手術をされた方へ
これらの手技は大変重要な治療ですが、あくまでも対症的な処置であり根本治療ではない事を忘れてはいけません。インターベンション又は冠動脈手術後→再発予防を兼ね術前よりもさらに種々の厳しい管理が欠かせません。きちんとした運動や食事の管理、脂質異常、血圧管理、タバコなどリスクファクターの管理が必要です。今の医療現場を考えた時に縦割の色が濃いようです。緊急な治療は縦割り医療でいいと思います。しかし一次予防や再発予防に関しては総合内科医の横断的治療が必要だと考えます。
註)検査対象者として
1) 高血圧
2) 脂質異常
3) 糖尿病
4) 慢性腎臓病(CKD)
5) 喫煙者
6) アルコール過剰摂取(エタノール換算50g/日以上)
7) 家族に,脳梗塞や出血の既往もしくは虚血性心疾患の既往のある人などの複数リスクのある方にお勧めします。
2019年4月13日
胃食道および大腸癌検査つまり消化器系癌検査
a)食道胃カメラ
b)大腸カメラ
参考)大腸 CTやカプセル内視鏡などの選択肢もありますが、被曝量の問題や組織検査ができないという欠点が大きいようです。
内視鏡検査時の苦痛を和らげる種々の工夫もされており、消化器系検査としては内視鏡検査で決まりです。
消化器以外の臓器についての癌検査
a)胸部検査おもに肺癌検査
■胸部CT
最近の低線量CTを用いると、かつての1/10程度まで放射線被曝を低減できます。
High endの最新のCT scannerを導入している施設で、被曝低減のための十分な知識と経験のある放射線科専門医がいるところで検査を受けられることをお勧めします。
■胸部MRI
CT検査と違って被曝しないため受診年齢は気にしなくて構わない。
MRIの撮像は、機種と撮影者によって、画質がかなり差異を生じてしまいます。
胸部の撮影に十分な経験のある施設での撮影をお勧めします。
MRI scannerは1.5Tか3.0Tを用い、スクリーニング検査としては、造影の必要はありません。
註)乳癌や心臓検査の際のMRI検査は撮影条件が異なります。
b)膵臓癌および胆管癌
これらの癌は大変早期発見が難しくかつ難治性の癌です。
早期発見のためにはMRI検査さらにMRI-CP検査が必要です。
MRI scannerは1.5Tか3.0Tを用い、スクリーニング検査としては、造影の必要はありません。
この部位の検査では合わせて腎臓や肝臓癌などの検査も含まれます。
c)ビキニ健診(乳癌や子宮、卵巣などの婦人科癌など)
■乳房MRI検査
デリケートな部位の検査ですが、精神的や肉体的な苦痛が少ない検査です。
スクリーニングのためのMRIで良好な結果がでているので、検診を行うならMRIで実施すべきであると考えています。
■マンモグラフィーの問題点
Dense breastや若年者は、見落としやover diagnosisのリスクが高くなるのと同時に、被曝に関する十分な正当性を説明する必要があります。
ご納得した上での乳癌検診をお勧めします。
■子宮や卵巣がんMRI検査
精神的および肉体的な苦痛がなく受けられます。
一定条件以上の施設を選べば、最もすぐれた検査です。
ステージ1以上はまず見落とさないと考えていいでしょう。
ステージ0に関しては議論がある所でしょう。
■経膣超音波検査について
重要な検査であることには間違いはありませんが、精神的および肉体的苦痛を伴い、かつ術者の技量の差もでる可能性があります。
d)泌尿器系癌
i)前立腺癌
PSA検査もいいですが、きちんと診断する上ではMRI検査がお勧めです。
ii)膀胱癌
MRI検査がベストです。女性の方のビキニ健診時にも写ります。
e)その他の部位もほとんどはMRIが優れています。
肝臓癌や腎臓癌などは腹部エコーでも早期発見は可能ですが、膵臓や胆管MRI検査の際に同時に検査されます。
PETの適応や立ち位置について
CTやMRIなど汎用されている画像診断を行わず、いきなりPET-CTを行うことによる癌の早期発見、生存率の延長に関するエビデンスはありません。
健康な人に対して、ルーチンでPET-CTを行うことは、被曝の観点からお勧めできません。
PET-CTは、癌と診断された後の治療方針を決める場合や、生検ができない場合の蓋然診断のために施行することを考慮します。
2019年3月22日
薬の飲み方、使い方
「禁煙外来」おすすめします
睡眠時無呼吸症候群とは?
熱中症による脱水症状
知っていますか?意外に怖い肺炎球菌
健康診断の結果、役立てていますか?
早めの治療で心の不調をラクにする
慢性頭痛の乗り切り方
シーズン目前!花粉症対策2018
病院との上手な付き合い方
コレステロール最新情報
病院に頼らない高血圧予防
2019年3月20日
知っていますか?筋肉量の低下「サルコペニア」
「秋バテ」を防ごう
2018年 « トップへ » 2020年