糖尿病の治療について(要約)
1)自己インスリン(膵臓β細胞から分泌されるインスリン)が適切に分泌されている時は糖尿病にはなっていません。糖尿病治療において最優先する事は出来る限り早く自己インスリン分泌能を改善、回復する事です。自己インスリンは門脈を介してまず肝臓で働くという特徴があります。
2)境界型糖尿病の状態(食後過血糖の状態)を長く放置していると糖尿病と診断される前からすでに自己インスリン分泌能が低下し始めている事がわかってきています。
3)糖尿病と診断されていても食後過血糖をコントロールし続けると自己インスリン分泌能が改善していく事も分かっています。
4)多くのケースで見られる食後1時間前後に生じる食後過血糖(糖尿病コントロール不良群では食後2時間近くにまでずれることもままあります)を如何に抑えるかが糖尿病治療の根幹であるといっても過言ではありません。
5)食後過血糖を抑える為には薬剤治療中心ではなく、炭水化物量の見直し、食後すぐの簡易レジスタンス運動および食事にできる限り時間をかけるという点に対する患者さんの理解と協力が欠かせません。
食後過血糖に直接影響するのは蛋白質や脂肪ではなく炭水化物です
1)食品中の炭水化物が血糖値に与える影響をブドウ糖と比較して表した指標がGI値です。
2)今から食べようとする食品中の炭水化物量をブドウ糖換算量g(wtGL値)へ置き換えてみる習慣をつけておくと糖尿病治療に大いに役立つこと請け合いです。wtGLg=食品中の炭水化物量g×その食品のGI値%
3)食後過血糖を防ぐには一食分の合計をブドウ糖換算量にして50g以下を目安にしてください。間食するときは25g以内を目安にしてください。ただしインスリン治療中の方でインスリン治療の減量や中止を望む方は一食分のブドウ糖換算量を25g以内にされる事を勧めます。
4)GI値はネットで調べると簡単に調べられます。ただし、報告者によって値が異なりますので注意して下さい。しかしその食品の大まかな傾向は解りますので参考になります。
5)GL値及びwtGL値については表を参考にして下さい。
6)三食は気を付けていても意外とコンビニのオヤツや飲料水などが血糖値を悪くしていることをよく経験します。注意して下さい。果物類は表でもお分かりのように量さえ極端でなければwtGL値も多くなく、食後過血糖の心配はいらないと思われます。
7)インスリン注射は自己インスリンとは異なります。インスリン注射は筋肉や脂肪細胞に働きかけ血糖をコントロールしていますが糖尿病のコントロールの中心的役割を果たす肝臓では作用していません。肝臓に於いてインスリンがグルカゴンとバランスを取り合って血糖コントロールをしているという側面があります。当然インスリン注射に頼りすぎるとこの両者のバランスが崩れてしまいます。インスリン注射は血糖コントロールがうまくいかない時の臨時の治療と考えます。
8)簡易レジスタンス運動を家庭や仕事場などの日常生活に取り入れる工夫が大事です。
タイミングとしては食後過血糖を抑え、自己インスリン分泌を改善させるるというイメージを持って毎食後すぐに数分行う事が大事です。
9)炭水化物含有量の多い食品はゆっくり摂取する習慣をつけることが大事です。血糖値の急激な変動(血糖値スパイクとも言われることもあります)は血管を傷つけやすい事が分かっています。
10)血糖値に与える影響と肥満に対する影響は必ずしも同じではありません。血糖値を意識するならwtGL値を、体重増加が気になるなら炭水化物や脂肪のカロリーを意識する必要があります。
11)ご飯やパンなどの炭水化物を単独で食べるよりも、牛乳、たまごや納豆、チーズ、ハムなど蛋白質や脂肪を一緒に取った方が摂取カロリーは増えますが、むしろ食後血糖値は下がる傾向があるようです。食物繊維も勿論いいです。
12)糖尿病の方で、現在のHbA1cを薬を増やすことなく1割減らしたい方への提案。例えば、7から6.3へしたい場合はいつもの食事中の炭水化物量のみ1割減らすことを勧めます。
13)境界型糖尿病の段階からすでに動脈硬化が始まっているという事実が河盛教授主導の内頸動脈エコーで見事に証明されています。糖尿病治療において早期の段階から食後過血糖を意識してその是正に勤める姿勢が開業医には必要です。そのことが、自己インスリン分泌作用を改善しHbA1Cの改善につながっていきます。
14)残念ながら早期でない糖尿病患者さんも多くいることも事実です。しかし糖尿病治療は流動的であることも知っておく必要があります。1型糖尿病でない限りは例えインスリン治療が長年に渡った患者さんでも、その減量や離脱は決して無理ではありません。私は個人的にはHbA1Cが8以上の膠着状態が続くと糖毒性と判断してインスリン治療に踏み切っていますが、最近では、早期に食後過血糖を是正し自己インスリン分泌能を改善する目的ならHbA1C7程度からでもインスリン治療の介入もありかと考え始めてます。そのことによってインスリン治療から脱却できる可能性がある高くなると考えるからです。
15)糖尿病を改善して大事な栄養素であり、美味しい炭水化物をしっかりと食べられる身体をめざしましょう。決して極端な糖質制限を強いることには反対します。私は炭水化物制限論者ではなく適正炭水化物論者です。
糖尿病患者さんの血糖変動
症例数は多くありませんが、糖尿病患者さんの血糖変動について比較検討すると、
1)左図の75gブドウ糖負荷が毎食続くと仮定すると、血糖コントロール不良は明らかです。
2)右図のテストミールに使われている炭水化物をブドウ糖量換算(wtGL)すると約50g相当です。この50g相当の負荷における血糖変動はぎりぎり許容範囲と思われます。
DM:糖尿病 IGT:境界型糖尿病 NGT:正常
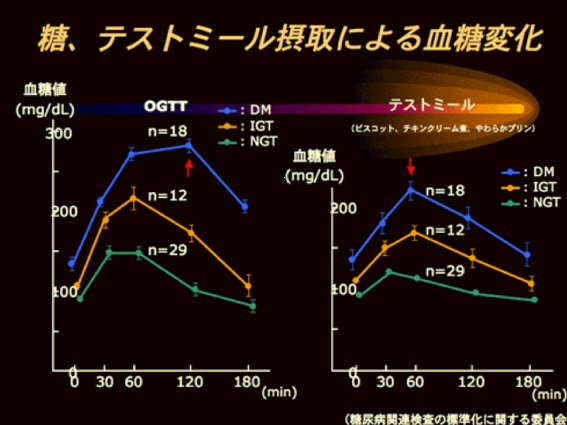
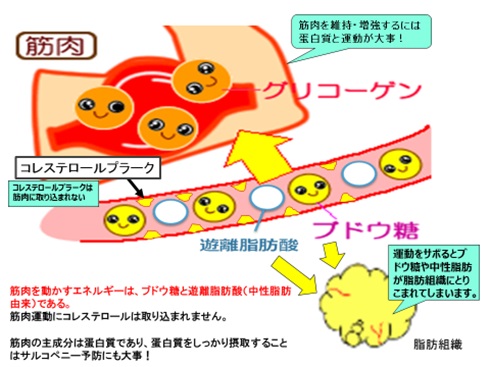
図:ブドウ糖や中性脂肪の動向
炭水化物であるブドウ糖や中性脂肪からの遊離脂肪酸が運動エネルギーとして筋肉に取り込まれます。しかし血管内皮に存在するコレステロールは運動エネルギーにはなりません。
タンパク質は筋肉の材料となります。

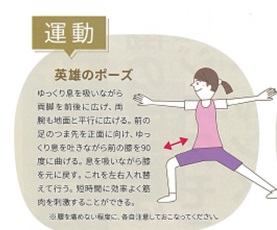
これらの運動やスロースクワットのような簡易レジスタンス運動は毎食後すぐ数分行ってください。
インスリンの代謝について
自己インスリンは内因性インスリン又は糖毒性下インスリンの事です。
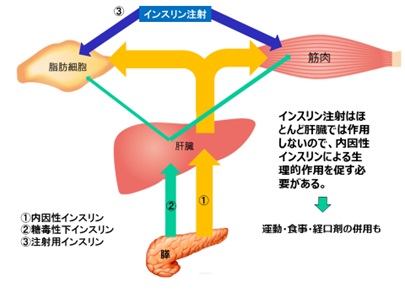
インスリン注射は肝臓には作用しません。
自己インスリンはまず門脈を介して肝臓で作用します。
両者とも筋肉や脂肪組織には作用します。
簡易レジスタンス運動
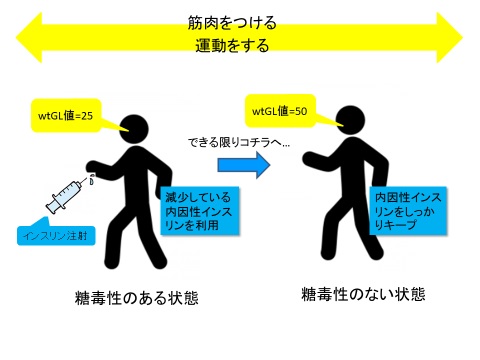
理想的な糖尿病の治療は質の良い内因性インスリンをいかに維持しながら利用するか、またはできる限り早く回復させるかが最重要課題です。
その為には少しからでも、軽くからでも運動を習慣づける患者さんの協力が不可欠です。
家庭内や職場などでいつでも出来る簡易レジスタンス運動を適宜繰り返すことで桃色筋肉をつけることです。
40歳以上のことが多く、家族歴が関係していることが多い。
報告者や国にもよりますが約95%はこちらのタイプ。
GI値の求め方
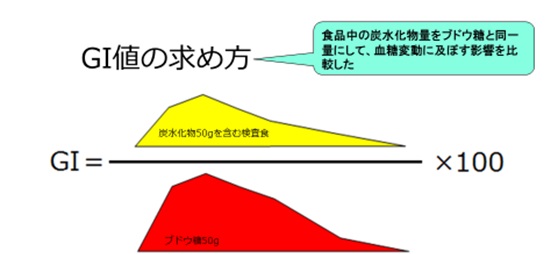
図:GI値の求め方
ブドウ糖50gを基準として求める報告が一般的です。
GI値は報告者によって異なりますので気をつけてください。
報告者が違っても各食品のイメージは変わりません。
GI値の単位は%です。炭水化物量gは表していません。
GI値が高いから血糖に悪影響するとの論調や低インスリンダイエットの理論にもGI値での説明がされてますが、肝心な炭水化物量を表していないGI値で血糖変動を論じることに違和感があります。
wtGL値の求め方
I)GL値表がある場合
1)私の推奨するGL値表からは、例えば白米ご飯を例にとると、1膳の半分ではwtGL値は41÷2gとなります。白米182gではwt GL値は50gとなります。表にあるカレーライスはここでの報告の一皿GL値83ですが、約半分でwtGL値40gになります。
2)GL値を食品100gで表示する報告であれば、実際に摂取する食品量gで比例計算して求めた数値が私の提案するwtGL値ということになります。
II)GL値表がない場合
1) 実際に自分の食べる食品中の炭水化物量gをカロリーブックなどで調べる習慣をつける事です。
2) 炭水化物量が分かればGI値をかけるとwtGL値が計算されます。GI値表はGL値よりも情報量が多いので、それを利用すると殆どのwtGL値は類推されると思います。
註)GI値表についてもGL値と同様に報告者によって若干の違いはありますので、注意してください。しかし報告者は違っていても大きな差はないようです。
桃色筋肉を付けましょう
理想的な糖尿病の治療は質の良い内因性インスリンをいかに維持しながら利用するか、またはできる限り早く回復させるかが最重要課題です。その為には少しからでも、軽くからでも運動を習慣づける患者さんの協力が不可欠です。家庭内や職場などでいつでも出来る簡易レジスタンス運動を適宜繰り返すことで桃色筋肉をつけることです。
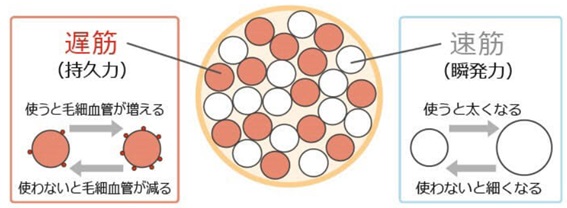
赤筋(遅筋)と白筋(速筋)が有名ですが、下図のような運動やスロースクワットなどの簡易レジスタンス運動で、桃色筋肉と呼ばれる筋肉がつくようになるという報告があります。時間と場所を選ばないまさに糖尿病の方にうってつけの運動がです。これは日課として行い、更に赤筋や白筋をつけたい方は筋トレやマラソンなど時間と場所が許す限り無理なく。


血糖変動に影響するのはGL値ですが、体重増加に関してはカロリー数が関係してくると思われます。

出展:「栄養成分チェックハンドブック」MSD株式会社

出展:「食品80キロカロリーガイドブック」女子栄養大学出版部 2011(編集者 香川芳子)
これらの資料は一例ですが、カロリーや炭水化物量が記載されている本を一冊は手元において参考にしてください。
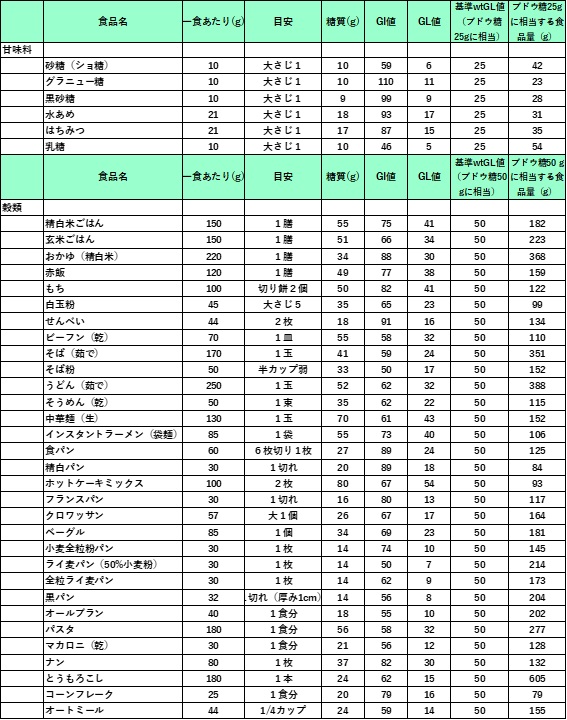
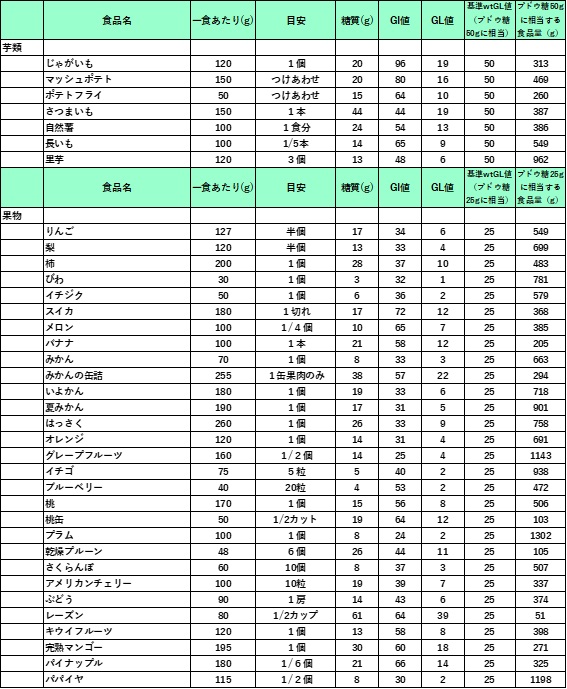
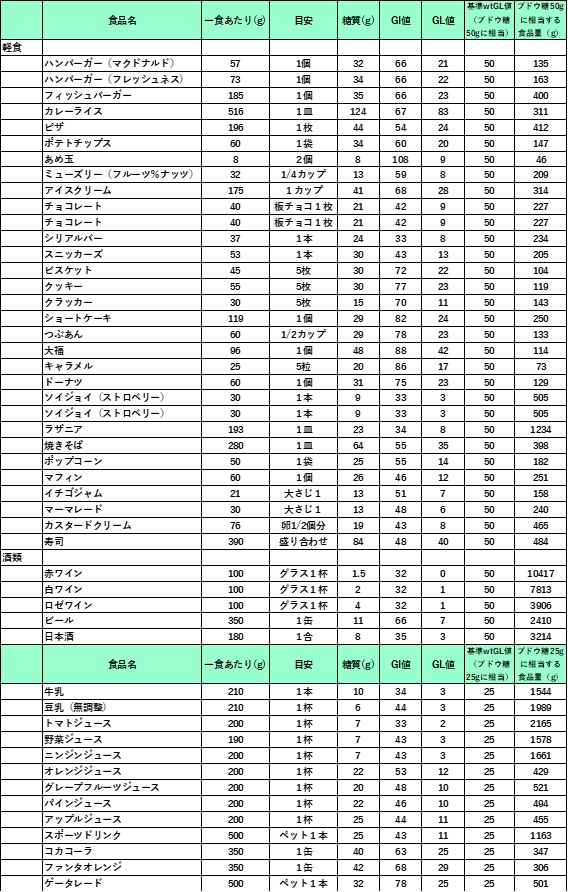
註)以下の表には肉や魚類や多くの脂肪や蛋白質色はほとんどGL値は問題とならないために省略しています。
GL値(食品一人前に含まれる炭水化物の表
トップへ -> 糖尿病の治療について